Todos que trabalham em áreas de gestão da saúde já ouviram: “não existe bala de prata na saúde”. Eu ouso provocá-los: será mesmo?
Na realidade sabemos que os problemas enfrentados na saúde são sistêmicos. Quem entende um pouco da linha de pensamento sistêmica sabe que problemas sistêmicos somente são resolvidos com soluções sistêmicas. Uma verdade, sem dúvida. No entanto, quando o “bicho” é grande, a “bala de prata” pode não matar, mas o derruba, nocauteia, e dá tempo para diversas ações de contenção. Desta forma, outras estratégias podem ser executadas com mais calma. Podemos fazer a comparação com o atendimento de um paciente na emergência de um pronto socorro: precisamos priorizar algumas coisas antes de outras, mas todas precisam ser feitas.
É exatamente por isso que acredito que este tipo de bala de prata existe na saúde. Trata-se de uma profunda reforma do modelo de remuneração buscando uma lógica baseada em valor. O nome que temos usado para isso é: Value-Based Agreement (VBA).
Os VBAs representam qualquer arranjo contratual onde a lógica é gerar valor para o sistema de saúde tendo o paciente no centro. Gerar valor significa entregarmos os melhores desfechos possíveis aos pacientes, aqueles que realmente importam para eles, com o mais baixo custo possível. Parece simples, não?
Isso não é nada simples, pois há uma necessidade de mudança de paradigma importante O principal deles é sair de um modelo centrado na produção de serviço (fee-for-service) para um modelo centrado no paciente. Quase ninguém sabe fazer isso, pois apreendemos desde a faculdade, passando pela escolha da especialidade médica e, finalmente, no ambiente de trabalho, que o que importa para maximizar o ganho é volume e complexidade. Todo o mercado se comunica desta forma: os planos de saúde vendem redes amplas, melhores hospitais e equipamentos modernos de diagnóstico, os médicos se orgulham de trabalhar 18 horas por dia, os pacientes chegam e exigir do médico uma prescrição longa e com solicitação de vários exames, e daí por diante, gerando um ciclo vicioso que leva a um processo insustentável e uma relação perniciosa entre todos os atores deste sistema.
Os conceitos de saúde baseada em valor, trazidos por Teisberg e Porter em 2006, já estão bem disseminados no Brasil. Os mais de 20 webinar realizados pelo Instituto Brasileiro de Valor em Saúde – IBRAVS (www.ibravs.org) alcançaram mais de 14 mil pessoas nos últimos 2 anos e eu fiz, pelo menos, uma centena de palestras sobre este tema no Brasil e exterior.
O desafio agora está no “como fazer”. Todo o esforço que tenho desenvolvido junto com a equipe da 2iM, empresa que sou fundador e CEO (www.2im.com.br) e do IBRAVS está sendo para colocar isso em prática. Como disse Walt Disney: “A maneira de começar é parar de falar e começar a fazer”.
Em recente discussão com o Prof. Scott Wallace da Universidade do Texas, colega da Prof. Elisabeth Teisberg, a fala dele chama atenção: “o mundo não sabe pagar por desfecho”.
O que tenho insistido há pelo menos dois anos é que se quem paga (operadoras de planos de saúde e o SUS) não financiar ações de saúde baseada em valor (VBHC), dificilmente os movimentos se manterão ativos nos prestadores, por mais altruístas que eles sejam. Algo semelhante foi concluído num estudo publicado no final de 2020 onde foi analisado o grau de profundidade da implantação dos conceitos de VBHC em quatro países quando se observou em que nenhum destes países tinha o modelo proposto por Porter implementado na sua totalidade.(se quiser ler o artigo na íntegra veja: Value-Based Health Care in Four Different Health Care Systems Christer Mjåset, MD, BA, Umar Ikram, MD, MPH, PhD, Navraj S. Nagra, MD, PhD, MS, Thomas W. Feeley, MD Vol. No. | November 10, 2020).
Agora deixo alguns exemplos de ações que corroboram com a lógica de que um adequado VBA pode ser uma bala de prata para os Sistemas de Saúde:
- Alinhar interesse entre todos os stakeholders, pois o acordo pressupõe o uso de métricas de valor que são aceitas entre todos, onde passa a ser possível comprar, vender e pagar por valor;
- Reduzir o desperdício em todos os seus níveis, desde a redução da indução de demanda pelo fornecedor, uso de materiais e medicamentos adequados, hospitalização adequada e até o acompanhamento pós alta e pós consulta, evitando retornos desnecessários ao sistema. Quanto mais eficiente o sistema, melhor será o valor gerado e, por conseguinte o ganho do prestador. O modelo atual beneficia a ineficiência e o desperdício;
- Estimular a responsabilização (accountability) pelo cuidado. Quanto melhor for o cuidado pós consulta ou pós alta, melhor a experiência do paciente, seguimento das orientações, acesso ao tratamento e o uso mais eficiente do sistema de saúde;
- Transferir parte do risco financeiro (aquele relacionado à performance) a quem presta serviço. O grau do compartilhamento do risco financeiro deve ser considerado no acordo estabelecido, deixando sempre o ganho da eficiência com quem presta o serviço;
- Tornar o sistema mais transparente reduzindo a assimetria de informação entre os atores. Quanto menor a assimetria, maior a eficiência. A transparência ocorre pois os indicadores devem ser divulgados e compartilhados, esta é a premissa dos VBAs.
Estas são algumas situações sistêmicas que podem ser solucionadas com a “bala de prata”. Mas isso não é simples, pois não se mudam décadas de práticas de forma rápida. O importante é que o mercado está, mais do que nunca, entendendo que isso precisa ser feito e já existem metodologias práticas para isso.
A 2iM tem adotado um framework, o qual tem sido validado pelo IBRAVS, que é relativamente simples de ser implementado, mas exige esforço de todos os envolvidos. Os 5 passos deste framework são os seguintes:
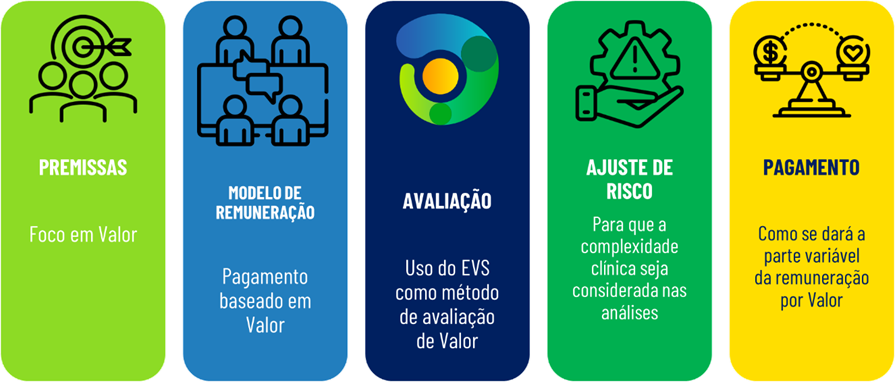
FONTE: Framework 2iM, 2020
Este framework será detalhado em futuro e-Book, mas vem sendo discutido em diversos eventos de saúde nestes últimos meses. Na terça feira, dia 02 de agosto, será feito um webinar focado para as UNIMEDs quando este framework será discutido para que as cooperativas médicas possam utilizá-lo.
Se você for de uma UNIMED, recomendo que participe do webinar se inscrevendo em: https://conteudo.2im.com.br/5-passos-para-implantar-pagamento-baseado-em-valor
Para respaldar o seu uso, o IBRAVS introduziu este framework com os modelos de VBA no VBHC-BOK, o qual terá o seu primeiro capítulo publicado ainda neste ano.
Por se tratar de uma metodologia em constante evolução, será muito importante o entendimento de todos, a sua aplicação prática e, finalmente oferecer feedbacks constantes para a sua melhoria contínua. Justamente por isso que a 2iM quebra paradigmas e divulga, de forma clara e explícita, a sua metodologia desejando cumprir o seu propósito de ajudar a transformar a gestão da saúde.









2 respostas em “A bala de prata na saúde: isso existe?”
Texto excelente e bem realista sobre este movimento de mudança de paradigma.
Excelente. Vejo como única forma de sustentabilidade tanto financeira como de gestão os meios ali divulgados.