Defensor do modelo de pagamento por performance, o médico César Abicalaffe (CRM-PR 10.338), presidente da 2iM Inteligência Médica, mestre em Economia da Saúde pela Universidade de York, no Reino Unido, e com MBA em Estratégia e Gestão Empresarial pela Universidade Federal do Paraná (UFPR), fala à Healthcare Performance sobre os desafios de avaliar o desempenho em saúde e a necessidade de buscar novos modelos de remuneração.
Healthcare Performance – Muito se tem discutido sobre novas formas de remuneração em saúde. Quais têm sido as novas formas propostas? Quais impactos positivos elas devem trazer para o sistema de saúde?
Dr. César Abicalaffe – São modelos de pagamento baseados em valor, ou seja, qualquer modelo em que o pagamento se dê pelos resultados, e não mais pelo volume e complexidade dos serviços. O impacto está justamente na sustentabilidade do sistema, pois um modelo de pagamento baseado em valor remunera a relação entre os desfechos (resultados na saúde) que realmente são importantes ao paciente e os custos para produzir esses desfechos. Em suma: mais qualidade entregue com um custo adequado.
Healthcare Performance – Por que o modelo atual, Fee-for-service, não é mais o ideal? Ele é, de fato, um modelo ultrapassado?
Dr. Abicalaffe – O modelo de pagamento Fee-for-service (FFS) não está ultrapassado. Na realidade, ele nunca estará e jamais será substituído na sua íntegra. Ele é um modelo necessário para algumas situações específicas, principalmente onde precisamos estimular o uso do sistema de saúde.
No entanto, para a maioria dos casos, ele pode ser prejudicial, pois incentiva o volume (ou excesso) de produção de serviços, valorizando os casos mais complexos e desestimulando a prevenção e os atendimentos por equipes de saúde. Diversos autores apontam que há um desestímulo à qualidade nesse modelo, pois, quanto pior o serviço prestado, mais se ganha com ele.
A fuga desse sistema já é uma realidade em diversos países. Uma pesquisa feita em abril de 2018 com 552 profissionais (de organizações privadas e não privadas), envolvendo mais de 250 mil vidas nos Estados Unidos, observou que a remuneração Fee-for-service pura representa ainda 37,2% dos pagamentos feitos e prevê-se que caia abaixo de 26% até 2021 (veja mais dados ao final, na Pesquisa sobre modelos de pagamento).
Healthcare Performance – Qual modelo seria o mais adequado à realidade brasileira? Quais seus pontos negativos e positivos?
Dr. Abicalaffe – Existem alguns modelos de pagamento baseados em valor que podem ser aplicados (alguns já estão) à realidade brasileira. Cito alguns exemplos:
1. Modelo de pagamento por performance: os prestadores recebem da mesma forma que no Fee-for-service, apenas associando uma parte da remuneração à qualidade entregue aos pacientes. Modelo fácil e rápido de implantar, pois não muda o padrão atual.
2. Modelo de orçamento global ajustado, ou Adjusted Global Budget Payment (ABP): neste modelo, o hospital recebe um orçamento fixo mensal com base no histórico de recebimentos. A grande vantagem está na previsibilidade de despesa para o pagador e de receita para o prestador, transferência de parte do risco ao prestador, ausências de regulação, auditoria, etc. No entanto, deve-se ficar atento às alterações de carteira e do case-mix dos casos atendidos pelo hospital, além dos tradicionais problemas com modelos prospectivos de pagamento, como seleção de risco e subtratamento.
3. Bundle: são pagamentos por condições clínicas ou linhas de cuidado. É excelente para casos em que existe alta prevalência e baixa variabilidade. Ortopedia, oncologia e doenças crônicas como diabetes são excelentes modelos para pagamento por bundle.
4. Capitation: ou pagamento por vida assistida em uma determinada área de abrangência. Muitos autores defendem este modelo como ideal para remunerar a atenção primária.
Healthcare Performance – Qual é o impacto que os novos modelos de remuneração podem ter na sustentabilidade do sistema de saúde?
Dr. Abicalaffe – Os modelos de pagamento baseados em valor tendem a transferir parte do risco para os prestadores. Obviamente que o risco a ser transferido é o da performance, ou seja, da eficiência na prestação do serviço e da responsabilização do prestador por possíveis eventos adversos evitáveis. Com isso, a tendência é mitigar o desperdício e tornar o sistema mais eficiente, reduzindo os custos gerais e remunerando melhor o prestador com base no resultado entregue. Ou seja, teremos pacientes mais bem atendidos, com resultados melhores na sua saúde e com um custo menor.
Healthcare Performance – E quais são os impactos para o profissional de saúde? E para o paciente? Há algum grupo de pacientes que poderia ser mais beneficiado com uma nova forma de remuneração?
Dr. Abicalaffe – A ideia dos modelos é valorizar e recompensar os profissionais que entregarem um serviço de mais qualidade ao paciente. Simples assim!
Portanto, os profissionais mais bem qualificados, treinados e engajados com seus pacientes produzirão melhores resultados e receberão mais e melhor por isso. Todos os pacientes serão beneficiados enormemente, pois passarão a ser o centro do cuidado, sendo envolvidos diretamente (e responsabilizados também) pela sua saúde. Eles passarão a fornecer informações sobre os resultados e as experiências com o atendimento recebido (são os PROMs, sigla em inglês para Patient-Reported Outcomes Measures, em português, Medidas de Resultado do Relatório do Paciente; e os PREMs, sigla em inglês para Patient-Reported Experience Measures, em português, Medidas de Experiência Relatadas pelo Paciente) e terão maior acesso aos resultados entregues pelos prestadores de serviço, favorecendo a sua escolha e acesso.
Healthcare Performance – Quais outros tópicos podem ser discutidos para diminuir a crise que o setor vive? Por exemplo, quais tecnologias podem contribuir para uma gestão mais eficiente?
Dr. Abicalaffe – A crise no setor se resolve alinhando os interesses de todos – pagadores, prestadores, indústrias e pacientes –, através da transparência e de informações. Sem isso, o sistema não se sustenta. As tecnologias virão para aumentar e qualificar o acesso aos dados de saúde e, consequentemente, às informações que podem ser geradas. Sem esses dados qualificados e analisados de forma adequada não conseguiremos implantar modelos de pagamento baseados em valor, pois a premissa está em medir qualidade e custos.
Healthcare Performance – Quais são as dificuldades à implantação de um modelo de pagamento por performance no Brasil? Quais indicadores podem ajudar a medir o desempenho do profissional de saúde?
Dr. Abicalaffe – Aumentando o escopo para pagamento baseado em valor, em que o pagamento por performance se inclui, tenho observado, na prática, alguns desafios, e o maior de todos é a informação. Os sistemas de informação são preparados para faturar, e não para gerir a saúde. Além disso, a atenção médica é fragmentada, dificultando o acompanhamento do paciente de forma longitudinal. Ao lado disso, temos as questões éticas da transparência e divulgação dos dados da saúde à população em geral. Temos também a questão do falso conforto do status quo. Ninguém gosta de mudança! E a resistência é sempre grande.
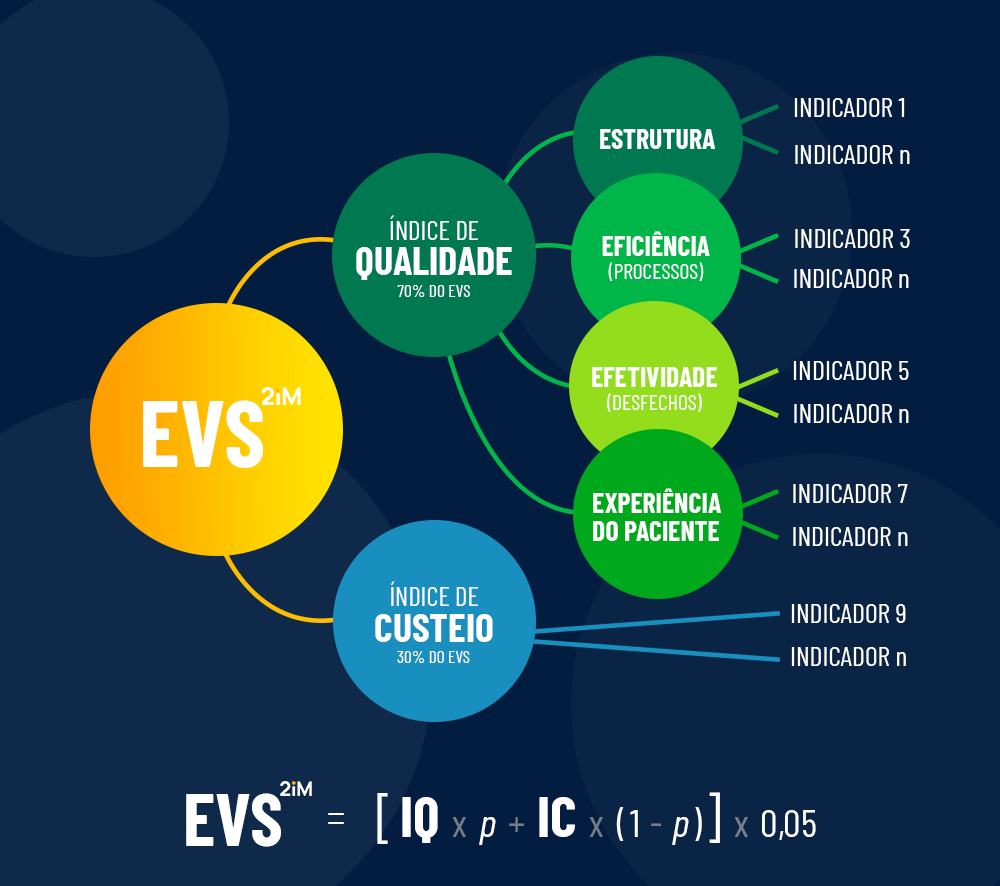
O modelo que utilizamos para avaliar o desempenho está bem detalhado no meu livro sobre pagamento por performance e está contemplado na plataforma GPS.2iM©, que já tem mais de 40 mil médicos sendo avaliados em todo o país. Esse modelo, de forma genérica, possibilita a geração de um único indicador composto de indicadores de quatro diferentes dimensões: estrutura, eficiência, efetividade e experiência do paciente.
Esse mesmo modelo é aplicado a quaisquer prestadores de serviço de saúde, sejam médicos, sejam equipes de saúde, sejam hospitais. A versão 4.0 da plataforma está sendo concluída e permitirá a avaliação do paciente com uma determinada condição clínica ou ainda de uma linha de cuidado específica.
Quando falamos em avaliação de desempenho do profissional de saúde, a dimensão Estrutura é composta de indicadores de formação do profissional, atualizações, treinamentos, etc. Já a dimensão Eficiência está ligada aos processos de trabalho. Efetividade captura indicadores de desfechos, e a Experiência do Paciente utiliza os PROMs e PREMs já comentados, além de pesquisas simples como o NPS (sigla em inglês para Net Promoter Score). Mais informações sobre o método e a plataforma podem ser acessadas no seguinte endereço: www.2im.com.br.
Healthcare Performance – O profissional de saúde está preparado, capacitado, para a implantação de um modelo de pagamento por performance?
Dr. Abicalaffe – Se não estiver, precisará se preparar. Essa mudança é inevitável. Como disse um autor no começo desta década: não é uma questão se vai acontecer, mas de quando vai acontecer. Na prática, temos a experiência de que a implantação é factível e bem aceita pelos médicos, pois fica claro que não deve haver perda, mas sim aumento de ganho, desde que se entregue um serviço melhor ao paciente. Além disso, sempre recomendamos o envolvimento do profissional desde o início da implantação do modelo. Qual é o médico que não quer isso? Ser valorizado pelo que faz de melhor? O que não podemos mais é pagar igual para quem tem comportamento diferente.
Healthcare Performance – O que precisa mudar na saúde para que um novo modelo seja implantado?
Dr. Abicalaffe – Penso que esta questão já foi respondida. Essencialmente, nada precisa mudar para começar. Temos que começar a pôr em prática isso e fazer as mudanças necessárias no meio do caminho. Já temos tudo que precisamos para começar. Gosto de utilizar uma frase de Walt Disney para deixar mais claro o meu ponto: “The way to get started is to quit talking and begin doing” (A maneira de iniciar é parar de falar e começar a fazer).
Pesquisa sobre modelos de pagamento
Quase metade (46%) dos entrevistados (líderes clínicos, clínicos e executivos da área) afirmam que contratos baseados em valor melhoram significativamente a qualidade do atendimento, e outros 42% afirmam que esses contratos diminuem o custo do atendimento.
Os médicos, em particular, têm reservas sobre o reembolso baseado em valor. Menos clínicos (37%) e líderes clínicos (39%) do que executivos (51%) dizem acreditar que o reembolso baseado em valor será o principal modelo de receita do futuro. Menos clínicos (38%) do que executivos (55%) e líderes clínicos (47%) acreditam que contratos baseados em valor melhoram significativamente a qualidade do atendimento, e menos clínicos (36%) do que executivos (50%) e líderes clínicos (42%) acham que contratos baseados em valor reduzem significativamente o custo do atendimento.
A pesquisa identifica também as principais barreiras à implementação de modelos de reembolso baseados em valor. Os requisitos de infraestrutura, incluindo tecnologia da informação (indicada por 42% dos entrevistados) e mudança na regulamentação/política (34%), são as duas principais barreiras. Outras barreiras incluem problemas relacionados à gestão de mudanças – detalhes administrativos (33%) e preocupações com a sustentabilidade (28%).
Referência
1. Feeley TW, Mohta NS. New marketplace survey: transitioning payment models: fee-for-service to value-based care. NEJM Catalyst [Internet]. 2018. Atualizado em 2018 Nov 8. Acesso em 2018 dez 11. Disponível em: https://catalyst.nejm.org/transitioning-fee-for-service-value-based-care/.