Novos modelos de remuneração hospitalar têm pautado inúmeras discussões em eventos do setor saúde. Dois grandes motivadores têm impulsionado esse debate: a escalada crescente dos custos no sistema de saúde, o que certamente impactará sua sustentabilidade em um futuro bastante próximo e, sem dúvida, talvez o mais importante deles, a abordagem quantitativa que baliza o formato de remuneração relegando a qualidade assistencial a um mero efeito colateral.
O modelo de remuneração fundamentado no pagamento por procedimento executado, usualmente conhecido com “fee for service”, é o mais prevalente na rede hospitalar privada brasileira. Porém, uma nova tendência mundial se estabelece em países da Europa e EUA e vem chamando a atenção das organizações de saúde do País que, timidamente, começam a implantar núcleos experimentais ou de estudo desse novo modelo.
O que é o pagamento baseado em valor?
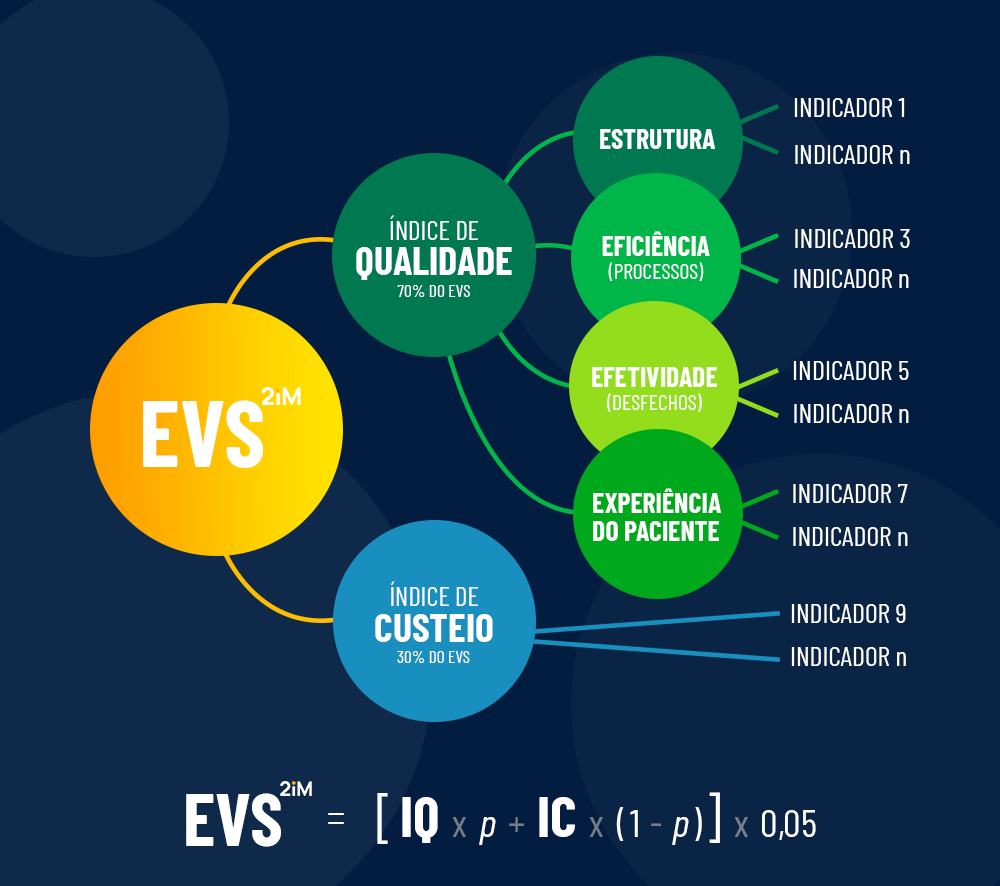
Estamos falando do “value-based payment”, ou pagamento baseado em valor, um modelo que propõe a remuneração baseada na qualidade do atendimento prestado ao paciente, apoiado na relação entre os desfechos que realmente importam a ele face ao custo despendido para que os objetivos sejam alcançados. Muitos gestores da área de saúde vêm se tornando simpáticos ao modelo e até defensores do mesmo. O movimento ganha corpo e várias esferas do setor se aglutinam em torno da discussão, a fim de que se sedimente sua viabilidade junto a nossa realidade.
A atenção à saúde deve gerar valor ao paciente. É isso que preconiza como objetivo final o modelo desenvolvido por uma dupla de professores e pesquisadores da Harvard Business School. Nessa conta, a relação dos gastos despendidos com os resultados de saúde que realmente importam ao paciente fecham a equação da qualidade assistencial. A implementação do modelo requer a reestruturação dos sistemas de saúde: custos, unidades de prática integrada, medidas de desfecho clínico, remuneração por pacotes de serviço, tecnologia e integração de sistemas entre outras atribuições devem ser revistos, adaptados ou dimensionados para a imposição do novo modelo.
Apesar de países como Suécia, Estados Unidos e Alemanha já terem começado a utilizar o modelo, a demanda que a novidade exige em esforços para um melhor desenho dos processos e da mensuração de indicadores é um desafio a ser suplantado. Não há profusão de padrões para o desenvolvimento das métricas e é elevado o grau de informatização e integração de sistemas exigido para angariar informações dos pacientes bem como para estabelecer os canais de comunicação e relacionamento. Ainda assim, a perspectiva de mudança de percepção, migrando o foco do procedimento para a integralidade do paciente resumem um esforço que vale a pena.
O desafio da previsibilidade do desfecho clínico
Prever custos e resultados do tratamento são indiscutivelmente alguns dos grandes obstáculos na implementação de um projeto de remuneração baseada em valor. Para os casos de baixa complexidade, a estimativa de como se desenrolará o processo terapêutico é mais tangível para que as organizações consigam negociar valores fixos com as operadoras de saúde. Já os desfechos clínicos para os casos de alta complexidade são bem menos previsíveis. Muitos hospitais brasileiros vêm lançando mão da ferramenta APR-DRG (All Patient Refined – Diagnosis-Related Groups) que mapeia o consumo de recursos por meio da estratificação de gravidade da doença e do risco de morte, modelando assim uma curva de tendência para os casos de alta complexidade
Os modelos atuais de remuneração do sistema de saúde privado coexistem em um grande ponto de similaridade: os pagamentos baseiam-se na prestação quantitativa, concentrando-se no número de procedimentos realizados, em detrimento do aspecto qualitativo do atendimento e da melhor experiência do paciente. Um procedimento cirúrgico, que à primeira vista se configure como um sucesso, mas que posteriormente desencadeie complicações por equívocos na intervenção, no modelo atual será remunerado como um bom procedimento quando na realidade não foi.
O estímulo da Agência Nacional de Saúde Suplementar
Ainda que a Agência Nacional de Saúde Suplementar (ANS) tenha declarado que não editará qualquer normativa definindo padrões em novos modelos de remuneração hospitalar, ela vem fomentando grupos de trabalho frequentes com os diversos atores representativos do sistema de saúde com o objetivo de discutir formas inovadoras de remuneração. Em atendimento às novas necessidades do mercado, anunciou também que implementará em um futuro próximo projetos-piloto de modelos alternativos de pagamento atrelados à indução da qualidade do cuidado.