Novembro volta os holofotes para a saúde do homem, mas a verdadeira virada acontece quando a conversa sai da campanha e entra na gestão da assistência médica. Em câncer de próstata — e em toda doença de alto custo o que diferencia tratar de cuidar é a capacidade de organizar a jornada, medir o que importa e financiar resultados, não somente procedimentos.
O dado que atravessa o debate é contundente. Segundo a Sandbox (2024), o valor médio por paciente no tratamento do câncer de próstata no sistema privado saltou de R$ 7.509 para R$ 22.147 em apenas três anos — um aumento de 195%. O problema não é a inovação terapêutica em si; é absorver complexidade sem coordenação, com variabilidade clínica alta e baixa previsibilidade orçamentária. Sem governança assistencial, cresce o custo — e o valor em saúde nem sempre acompanha.
Quando a campanha termina, começa o trabalho invisível da gestão
Conscientizar amplia acesso; e governar a linha de cuidado salva vidas e sustenta o sistema. Uma jornada bem desenhada reduz variação indesejada, antecipa riscos e traduz decisões clínicas em dados comparáveis. Em vez de episódios desconectados, o paciente atravessa um percurso coordenado — do primeiro sinal à remissão e ao seguimento — com papéis claros entre atenção primária, especialistas e hospital.
Esse é o ponto no qual a conversa sobre financiamento também muda. Pagar por volume (fee-for-service) dissocia custo de resultado. Remunerar por valor (VBHC) realinha incentivos: reconhece eficiência, premia desfechos, dá transparência ao uso de recursos e torna o orçamento mais previsível — especialmente em terapias caras, recorrentes e sensíveis à variação clínica.
Linhas de cuidado não “barateiam” tratamento; elas reduzem desperdício
Em câncer de próstata, câncer de mama, doenças imunomediadas, obesidade grave e TEA, a equação é a mesma: alto impacto clínico + alto impacto financeiro + necessidade de acompanhamento longitudinal. Onde a linha de cuidado existe, o resultado melhora antes da conta estourar. Onde ela não existe, o sistema financia redundância, atraso terapêutico, eventos evitáveis e judicialização.
Tecnologia como facilitador
Falar em Value-Based Health Care (VBHC) sem dados estruturados é retórica. O que transforma método em prática é a capacidade de medir, comparar e decidir com base em indicadores objetivos — clínicos, de experiência e de custo — ao longo de toda a jornada.
É aqui que entra o papel institucional da 2iM.
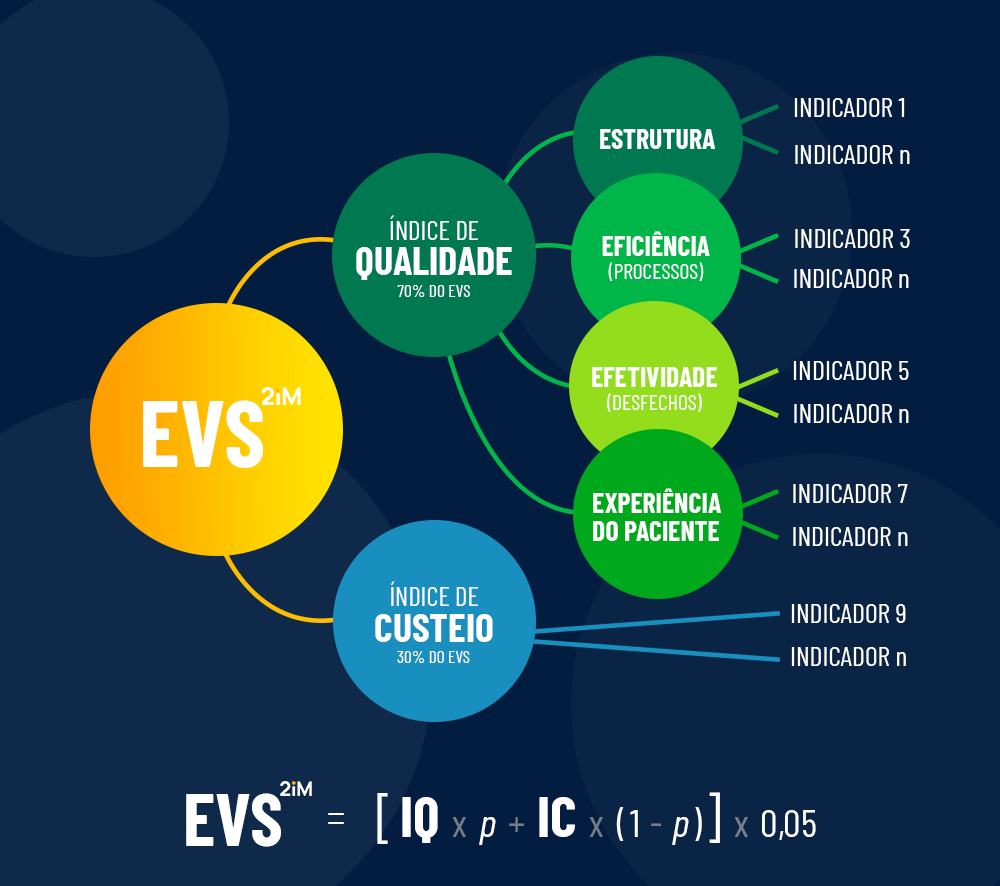
A 2iM é certificada pelo IBRAVS como tecnologia para aplicação das modelagens do Framework: Um Caminho Prático para Valor em Saúde e Modelos de Remuneração Baseados em Valor. Na prática, isso significa oferecer a infraestrutura necessária para o modelo funcionar em campo: estruturação de dados clínicos e financeiros, visão comparativa por rede, médico e linha de cuidado, indicadores de qualidade, segurança e eficiência, suporte à implantação de modelos de pagamento por valor e monitoramento contínuo de desfechos — com o EVS (Escore de Valor em Saúde) como métrica central de avaliação.
Não é automação. É governança clínica suportada por tecnologia, garantindo que cada decisão assistencial seja também uma decisão de gestão.
Sustentabilidade não nasce do corte; nasce da maturidade do modelo.
O avanço terapêutico é bem-vindo e necessário. O desafio é construir um sistema capaz de absorvê-lo sem perder previsibilidade nem equidade. Isso implica organizar a linha de cuidado, medir valor consistentemente e remunerar o que entrega resultados para o paciente. Quando sistema, profissionais e gestores olham para os mesmos indicadores, o debate deixa de ser “quanto custa tratar” e passa a ser “quanto vale tratar bem”.
Em última análise, cuidar é gerir. E gerir, em saúde, significa alinhar ciência clínica, instrumentos de medida, incentivos e tecnologia para que a jornada do paciente seja previsível, segura, eficiente e humana. O resto — diagnóstico, protocolo, terapia — acontece melhor quando essa base está de pé.