A pressão por eficiência operacional nunca foi tão explícita no sistema de saúde brasileiro. De um lado, operadoras de planos de saúde registram resultados financeiros robustos, com sinistralidade relativamente controlada e crescimento de beneficiários. De outro, hospitais seguem operando com margens comprimidas, glosas elevadas, prazos longos de recebimento e crescente complexidade assistencial.
Esse cenário tem levado gestores hospitalares a intensificar esforços para racionalização de processos e governança clínica. A experiência recente do setor, no entanto, mostra que a melhoria de desempenho hospitalar não se constrói apenas com cortes de custo ou ganhos pontuais de operação. Ela exige método, governança e inteligência aplicada ao cuidado.
O erro comum: começar pelo custo
Uma das distorções mais recorrentes na gestão hospitalar é tratar eficiência como sinônimo de redução de despesas. Embora o controle de custos seja relevante, ele é consequência, não ponto de partida.
O desempenho sustentável está associado à capacidade do hospital de entregar desfechos clínicos consistentes, com uso adequado de recursos, previsibilidade operacional e equilíbrio financeiro. Essa é a lógica da Saúde Baseada em Valor (Value-Based Healthcare – VBHC), que desloca o foco da produção isolada de serviços para o valor gerado ao longo do cuidado.
Quando o hospital não domina seus processos assistenciais, tentativas de ganho financeiro tendem a produzir efeitos colaterais, como retrabalho, aumento de glosas, judicialização e desgaste do corpo clínico.
Ganhos operacionais sem reflexo financeiro
Indicadores setoriais evidenciam que os hospitais brasileiros avançaram de forma relevante em produtividade assistencial nos últimos anos. A taxa de ocupação atingiu patamares historicamente elevados, a média de permanência vem apresentando queda consistente e os fluxos assistenciais tornaram-se mais enxutos.
Ainda assim, as margens hospitalares não acompanham esse movimento. De acordo com dados consolidados pelo Observatório da Associação Nacional de Hospitais Privados, os hospitais seguem enfrentando glosas iniciais próximas de 18 por cento, prazos médios de recebimento em torno de 78 dias e crescimento da judicialização. Esses fatores pressionam o caixa mesmo em instituições com bom desempenho assistencial.
O resultado é um paradoxo cada vez mais evidente: melhor operação, mas baixa previsibilidade financeira.
Um sistema em desequilíbrio
Esse contraste torna-se ainda mais claro quando observado em conjunto com os dados da saúde suplementar. Informações divulgadas pela Agência Nacional de Saúde Suplementar indicam que, entre janeiro e setembro de 2025, as operadoras registraram lucro operacional superior a nove bilhões de reais, com crescimento próximo de cento e quarenta por cento em relação ao mesmo período do ano anterior. O lucro líquido atingiu dezessete vírgula nove bilhões de reais, o maior desde o início da série histórica, impulsionado tanto pela operação quanto pelos ganhos financeiros em um cenário de juros elevados. A sinistralidade encerrou o período em patamar historicamente confortável.
O ponto central não está no bom desempenho das operadoras em si, mas na assimetria na captura dos resultados ao longo da cadeia da saúde. Enquanto hospitais ampliam produtividade assistencial, com maior giro de leitos e redução da permanência, esses avanços não se convertem, na mesma proporção, em previsibilidade financeira, equilíbrio de risco ou recomposição consistente de margens.
A mudança nos modelos de pagamento ainda é limitada
Esse desequilíbrio também se reflete na evolução dos modelos de remuneração hospitalar. Dados apresentados no Observatório da Associação Nacional de Hospitais Privados indicam que a participação de pagamentos por pacote nos hospitais privados avançou de 3,8 por cento em 2019 para 12,8 por cento em 2025. Embora o crescimento sinalize uma mudança relevante de direção, ele ainda é insuficiente para alterar estruturalmente a lógica de remuneração do setor.
Na prática, grande parte da operação hospitalar permanece exposta a modelos que não redistribuem risco, não oferecem previsibilidade financeira e não remuneram consistentemente os ganhos de eficiência assistencial e coordenação do cuidado. Os modelos de pagamento por pacote ou por DRG como é feito hoje, está longe de ser uma lógica baseada em valor. Entenda como isso deveria ser feito no Framework do IBRAVS.
Onde o hospital precisa atuar
A experiência prática evidencia que hospitais que conseguem avançar de forma sustentável partem de três fundamentos centrais.
Medir o que realmente importa
Indicadores isolados não produzem resultado sustentado. A gestão precisa enxergar a operação de forma integrada, conectando desfechos clínicos, consumo de recursos, variabilidade assistencial, custo por caso e por linha de cuidado, além do impacto financeiro das decisões clínicas.
Sem essa visão estruturada, a tomada de decisão permanece reativa e baseada em percepção, não em evidência.
Governança clínica como eixo de sustentação
Resultados consistentes não se mantêm sem governança clínica ativa. Isso envolve alinhamento do corpo clínico, protocolos baseados em evidência, gestão da variabilidade assistencial e responsabilização compartilhada pelos resultados assistenciais e operacionais.
Hospitais com governança estruturada conseguem transformar boas práticas em rotina e reduzir a dependência de iniciativas isoladas.
Quando o dado vira prática
Mesmo com diagnósticos analíticos consistentes, muitos hospitais encontram dificuldade na etapa mais crítica: transformar informação em mudança concreta na operação assistencial.
Ganhos consistentes surgem quando a análise se traduz em redesenho de fluxos, atuação estruturada sobre tempo de permanência, integração multiprofissional, padronização segura do processo de alta e eliminação de desperdícios invisíveis.
Quando dado e operação caminham separados, os indicadores podem até melhorar, mas os resultados não se sustentam.
Da iniciativa ao processo
Outro equívoco recorrente é tratar a melhoria de desempenho como projeto pontual. Na prática, trata-se de um processo contínuo, que envolve ciclos sucessivos de acesso a dados estruturados, medição, intervenção e sustentação.
Hospitais que conseguem fechar esse ciclo deixam de atuar de forma reativa e passam a operar com maior previsibilidade clínica e financeira, condição cada vez mais necessária em um ambiente de margens pressionadas e envelhecimento da base de pacientes.
Eficiência como modelo integrado de gestão
A experiência prática mostra que avançar consistentemente é sinônimo de abandonar modelos de análise e operação como dimensões separadas. A palavra-chave, embora ainda pareça clichê, é integração. A mensuração estruturada de desempenho, valor e variabilidade assistencial permite identificar com precisão onde estão os gargalos reais. A transformação desses diagnósticos em mudanças concretas na operação assistencial sustenta os resultados no dia a dia do hospital.
Nesse contexto, governança clínica, inteligência analítica e operação passam a compor um único modelo de gestão, orientado por valor, previsibilidade e sustentabilidade. É essa integração que permite transformar ganhos pontuais em resultados contínuos, com impacto clínico, operacional e financeiro.
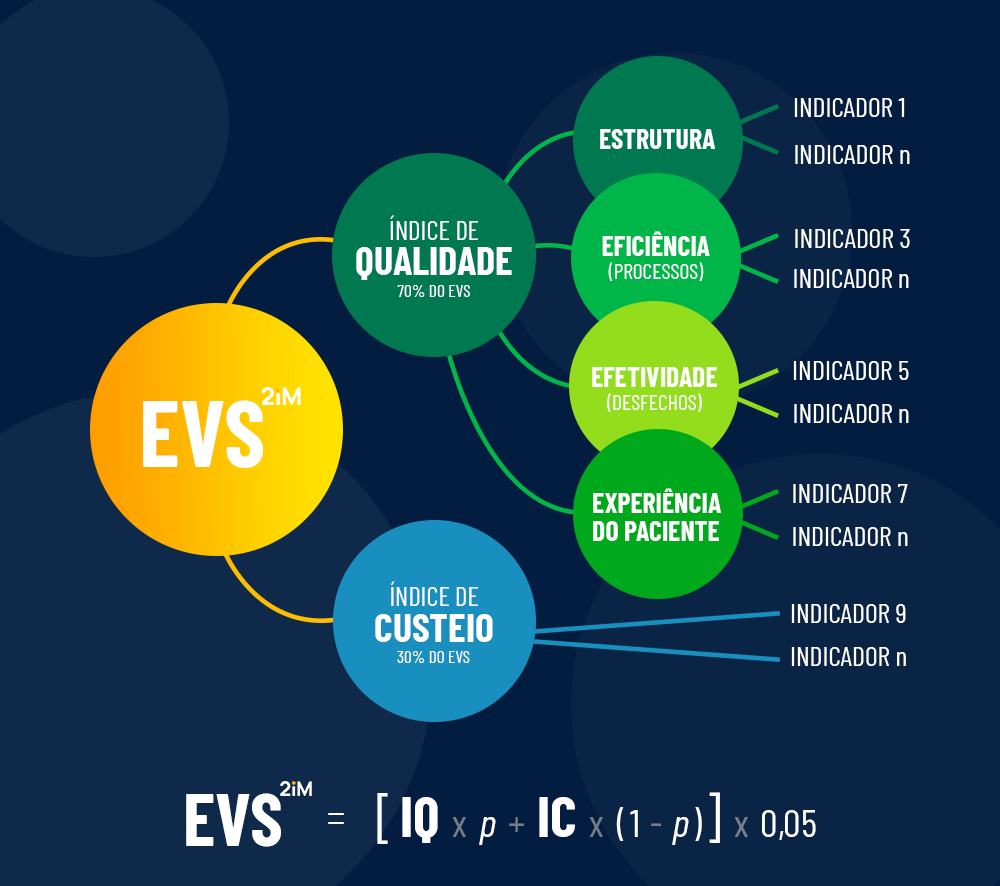
É nesse ponto que a tecnologia passa a ser elemento estruturante da gestão. A 2iM atua justamente nesse elo crítico, apoiando hospitais a estruturar e integrar dados clínicos, assistenciais e financeiros gerando modelos analíticos capazes de apoiar e sustentar as tomadas de decisão. Por meio de metodologias consolidadas — como o Escore de Valor em Saúde (EVS), reconhecido nacional e internacionalmente — e soluções aplicadas à governança clínica, linhas de cuidado e modelos de remuneração, a 2iM contribui para que eficiência deixe de ser um esforço pontual e se torne parte do modelo operacional do hospital. Não como um projeto isolado, mas como um processo contínuo, orientado por valor, previsibilidade e sustentabilidade.